医療安全管理指針
1. 医療の安全を確保するための措置
1)指針
(1)安全管理に関する基本的な考え方
びろうの樹脳神経外科・整形外科においては、基本理念に基づき、患者の尊厳と安全を確保し良質な医療を提供することをめざしている。
安全な医療の提供は、医療の基本となるものであり、個人レベルのみならず組織レベルで事故防止対策の実施により達成される。このため、本指針に基づき医療安全管理体制を確立するための医療安全管理指針及び医療安全管理マニュアル(以下「マニュアル」という)を作成し、医療安全管理の強化充実を図っていくものとする。
2)用語の定義
(1)事象の定義および概念 (「患者」は利用者も含めて記している)
① インシデント(ヒヤリハット)
② アクシデント:医療有害事象、医療事故
*医療事故調査制度における医療事項の定義(医療法第6条の10)
③ 医療過誤:過失によって発生したインシデント・アクシデントをいう
(2)事故影響度分類表
| 影響レベル (報告時点) |
障害の継続性 | 障害の程度 | 内容 | ||
|---|---|---|---|---|---|
| インシデント | レベル0 | エラーや医薬品・医療器具の不具合が見られたが 患者には影響はなかった |
|||
| レベル1 | なし | 実害なし | 何らかの影響を及ぼした可能性はあるが、 実害はなかった |
||
| レベル2 | 一過性 | 軽度 | 処置や治療は行わなかった (バイタルサインの軽度変化、観察の強化、 安全確認の検査などの必要性は生じた) |
||
| レベル3 | 3a | 一過性 | 中等度 | 簡単な処置や治療を要した (消毒、湿布、皮膚の縫合、鎮痛剤の投与など) |
|
| アクシデント | 3b | 一過性 | 高度 | 濃厚な処置や治療を要した (バイタルサインの高度変化、人工呼吸器の装着、 手術、入院日数の延長、外来患者の入院、骨折など) |
|
| レベル4 | 永続的 | 軽度〜高度 | 永続的な障害や後遺症が残存 (優位な機能障害や美容上の問題は伴わない場合、 伴う場合の両者を含む) |
||
| レベル5 | 死亡 | 死亡 (現疾患の自然経過によるものを除く) |
|||
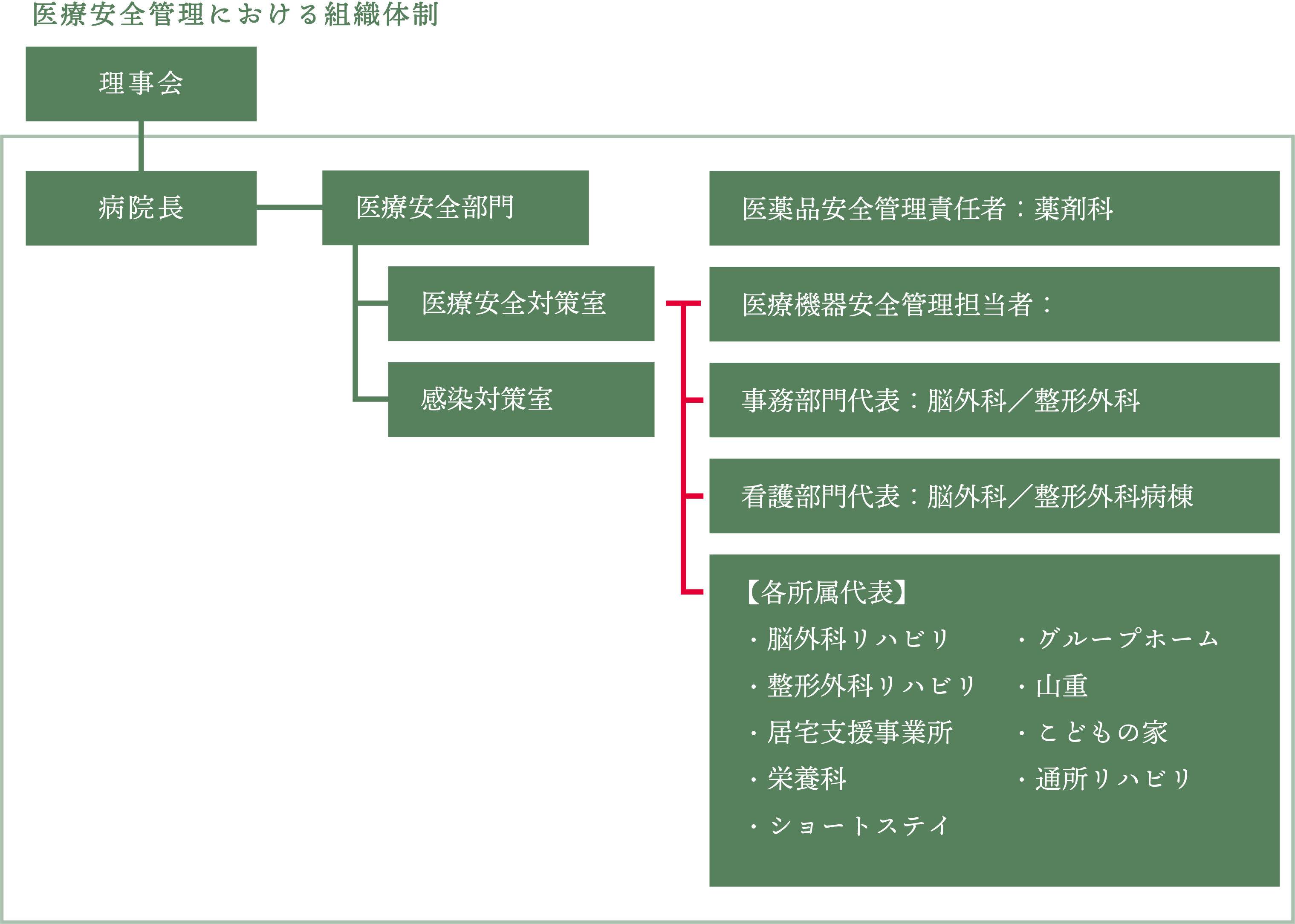
2. 医療安全管理体制
1)医療安全対策室の設置
医療安全対策室は病院長直轄の部署として組織横断的に医療安全における働きかけを行い、客観的な立場から医療にかかわる安全管理対策を総合的に企画、実施をするための対策室として設置する。医療安全管理室には、医療安全管理者を配置する
(1)医療安全管理者は医師、薬剤師または看護師のうちいずれかの資格を有する職員とする
(2)医療安全管理者は研修などを受け医療安全に関する必要な知識を有するものとする
(3)医療安全管理者は、病院長の指示を受け、医療安全管理に関する委員会や、医療安全に関連する各種分科会等と連携・協同して医療安全業務を行う
2)医療安全管理者の配置
医療安全管理者は、施設内における医療安全管理に係る実務を担当し、医療安全を推進する者とする
(1)医療安全管理者は、医療安全管理責任者の指示を受け、医療安全対策委員や各所属のリスクマネージャーと連携、協同し医療安全対策室の業務を行う
(2)医療安全管理者は医療安全対策室の業務のうち以下の業務について主要な役割を担う
① 医療安全部門の業務に関する企画、立案及び評価
② 定期的な院内巡回による各所属における医療安全対策の実施状況の把握と分析、および医療安全確保のために必要な業務改善などの具体的な対策の推進
③ 各所属のリスクマネージャーへの支援
④ 医療安全対策の体制確保のための各部門との調整
⑤ 医療安全対策に係る体制を確保するための職員研修の年2回以上の実施
⑥ 相談窓口などの担当者との密接な連携の上で、医療安全対策に係る患者・家族の相談に適切に応じる体制の支援
3)医薬品安全管理責任者の配置
医薬品安全管理責任者は、次に掲げる業務を行う者とする
(1)医薬品の安全使用のための業務に関する手順書の作成及び見直し
(2)職員に対して、医薬品の安全使用のための研修実施
(3)医薬品の業務手順に基づく業務の実施の管理
(4)医薬品の安全使用のために必要となる情報を収集し、医薬品の安全確保を目的とした改善のための方策の実施
4)医療機器安全管理担当者の配置
医療機器安全管理担当者は、次に掲げる業務を行う者とし、以下の業務について主要な役割を担う
(1)職員に対する医療機器の安全使用のための研修の実施
(2)医療機器の保守点検に関する計画の策定及び保守点検の適切な実施
(3)医療機器の安全使用のために必要となる情報の収集、及びその他の医療機器の安全使用を目的とした改善のための方策の実施
5)各所属のリスクマネージャー(医療安全対策委員)の配置
各所属の医療安全対策推進に資するため、リスクマネージャーを配置する
(1)リスクマネージャーは、医療安全対策室の指示により以下の業務を行う
① 各所属におけるインシデント・アクシデントの原因及び防止方法並びに医療安全管理体制の改善方法についての検討および提言
② 各所属における医療安全管理に関する意識の向上
③ インシデント・アクシデント報告の内容分析及び報告書の作成
④ 医療安全対策委員会で決定した再発防止策及び安全対策に関する事項の各部門への周知徹底、そのほか医療安全対策委員会及び医療安全管理室との連絡、調整
⑤ 職員に対するインシデント・アクシデント報告の積極的な提出の励行
6)医療安全管理における組織体制
3. 医療安全対策委員会
1)医療安全対策委員会の設置
法人内における医療安全対策を総合的に企画、実施するために、医療安全対策委員会を設置する
2)委員の構成
医療安全対策委員会の構成は、以下のとおりとする
① 院長
② 医療安全管理者
③ 医薬品安全管理責任者
④ 医療機器安全管理責任者
⑤ 事務部門代表
⑥ 看護部門代表(師長および主任)
⑦ そのほか:各所属代表(リスクマネージャー)
3)委員会の任務
医療安全対策委員会の主な任務は、下記のとおりとする
① 医療安全対策委員会の開催:〈定例〉第1週火曜日 〈臨時〉重大な医療事故が発生した場合など
② 医療に係る安全管理のための報告制度などで得られた事例の検討、再発防止策の策定及び周知
③ 院内の医療事故防止活動及び医療安全対策研修の企画立案
④ その他、安全対策のために必要な事項
4)委員会の運営
医療安全対策委員会の運営は、以下のとおりとする
① 委員会は月に1回および、必要に応じて開催する
② 委員会開催後、速やかに議事の概要を作成し、2年間これを保管する
4. 医療事故など発生時の基本方針
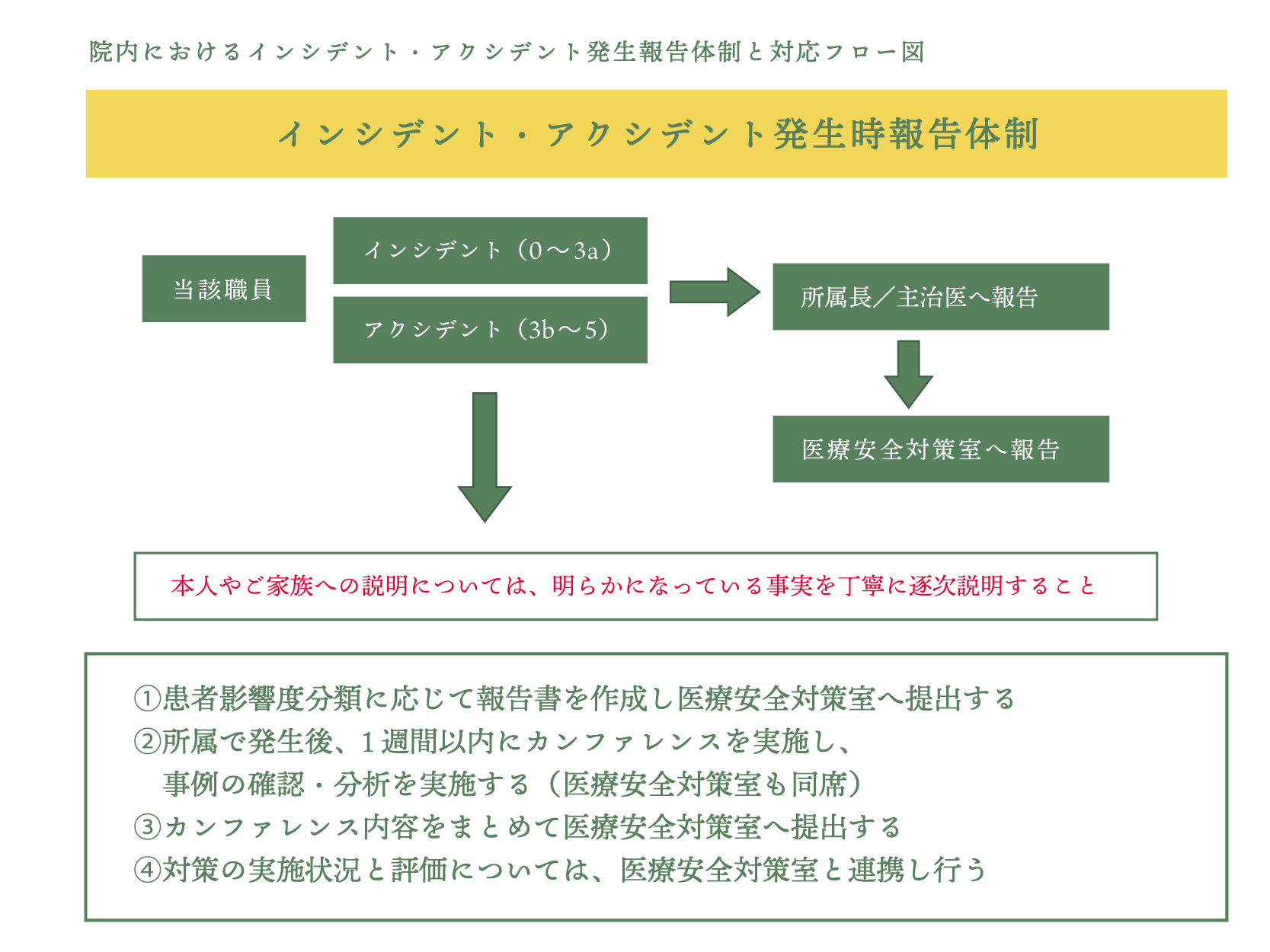
1)報告手順
(1) インシデント・アクシデントに遭遇した当事者、又は発見者は速やかに所属責任者に報告し患者の安全を優先する
(2) 報告書を作成する(医療安全対策室へ報告
(3) 7日以内に所属内で分析、再発防止対策検討を行い医療安全対策室へ報告する
(4) レベル4.5 の緊急、重大事象は所属長より口頭で主治医、病院長へ迅速に報告する
(5) 医療安全に関する問題は医療安全対策室及び安全対策委員会と連携を図る
(6) 患者、家族からの医療安全に関する相談窓口は医療安全対策室と連携をはかる
(7) インシデント・アクシデント報告は個人を責めるものではなく、医療事故を防止するためのシステムや業務等の改善に活用され、人事評価や処分には影響されない
2)報告体制
3)報告内容の分析、検討
(1)報告事象は各所属で情報収集、分析資料を作成する。安全管理者はその支援を行う
(2)検討された対策は、医療安全対策委員会で更に検討し、職員に公表する。所属で検討された改善策は他所属においても共有を図る
(3)対策立案後、各所属でPDCAサイクルに基づいて対策の評価修正を定期的に行う
(4)医療安全対策委員会のメンバーは報告された事例について職務上知りえた内容を正当な事由なく他の第三者に告げてはならない
(5)報告を行った職員に対して、これを理由として不利益な取り扱いを行なってはならない
4)インシデント・アクシデント報告書の保管
インシデント報告書については、原則として報告日の翌日を起点に1年以上、アクシデント報告書については5年以上保存するものとする
5. マニュアル作成のための基本的な考え方
共生会は、安全管理のための指針の運用にあたり 、以下に示す具体的なマニュアル等を作成し、必要に応じ見直しを図るように努める。
1)マニュアル周知と実施への基本的な考え方
(1)全職員が、医療安全管理が「患者への安全な医療の提供」を行なう為には不可欠なものと認識し、医療安全管理に対して十分な理解と知識をもち組織全体で医療安全に取り組む
(2)管理のため、院内の以下の指針・マニュアル等(以下「マニュアル等」という)を整備する。
① 医療安全対策マニュアル (2024年改訂)
② 院内感染対策マニュアル (2023年改訂)
③ 医薬品安全使用マニュアル (2016年改訂)
④ 褥瘡対策マニュアル (2017年1月改定)
⑤ 身体拘束マニュアル (2023年12月改定)
6. 医療安全管理のための職員研修
1)医療安全対策委員会において作成した研修計画に従い、1年に2回程度および必要に応じて全職員を対象とした医療安全管理のための研修を実施する。職員は研修が実施される際
には、極力、受講するよう努めなければならない。また、研修を実施した際は、その概要(開催日時、出席者、研修項目)を記録し、2年間保管する
2)研修の趣旨
研修は、医療安全管理の基本的な考え方、事故防止の具体的な手法などをすべての職員に周知徹底させることを通じて、職員個々の安全意識の向上を図ると共に、全体の医療安全を向上させることを目的とする
3)研修の方法
研修は、院長を含め医師などの講義、法人内での報告会、事例分析、外部講師を招聘しての講習会・研修会の伝達報告会などで実施する
7. 事故発生時の対応 に関する基本方針
第一に患者の救命措置と安全を最優先し、医療側の過失によるか否かを問わず、患者に望ましくない事象が生じた場合には、可能な限り、まず、院内の総力を結集して、患者の救命と被害の拡大防止に全力を尽くす。また、院内のみでの対応が不可能と判断された場合には、遅滞なく他の医療機関の応援を求め、必要ならばあらゆる情報・資材・人材を提供する
1)院長への報告など
(1)第一に患者の安全を最優先し事故の状況、患者の現在の状態等を、所属責任者を通じてあるいは直接に病院長等へ迅速かつ正確に報告する
(2)医療安全対策室室長は、必要に応じて臨時に医療安全対策委員会を緊急招集・開催し、対応を検討する
(3)報告を行った職員は、その事実および報告の内容を、診療録、看護記録等、自らが患者の医療に関して作成すべき診療録に記録する。
(4)所属責任者又はリスクマネージャーは、事故の原因究明に役立つような物品、薬剤等の保全に努める
2)事故調査委員会の設置
医療事故に対して、原因究明の必要と認めた場合、病院長は事故について調査を行うために医療事故調査委員会を置く。委員会では①事故発生の原因調査に関すること、②原因究明、③原因の改善策等に関する検討を行う。また、患者、家族との間で病院対応に合意が得られない場合や、第三者機関に医療過誤の有無判定を依頼するような場合、事故レベル4・5の報道機関への公表を考える場合には院外の有識者や顧問弁護士等を委員として加え検討を行う。
法人に勤務する医療従事者が提供した医療に起因し、又は起因すると疑われる死亡があって院長がその死亡を予期しなかったものと判断した場合は、医療事故調査・支援センターへ報告する。
3)患者・家族・遺族への説明
(1)事故発生後、救命措置の遂行に支障を来さない限り可及的速やかに、事故の状況、現在実施している回復措置、その見通し等について、患者本人、家族等に誠意をもって説明するものとする。患者が事故により死亡した場合には、その客観的状況を速やかに遺族に説明する
(2)患者、家族への説明は、主治医(担当医師)及び病院長が誠意をもって事実経過について説明する。また、病院側の過誤が重大で且つ明白なものであれば、責任者が謝罪を行う
(3)主治医は診療録に説明者の名前、時刻、内容、説明を受けた人の名前及び患者との続柄、患者側からの質問の内容などを記録する
4)事実経過の記録
(1) 医師、看護師等は、患者の状況、処置の方法等について時間経過と共に診療録、看護記録などに詳細を記録する
(2)記録にあたっては、以下の事項に留意する。
① 初期対応が終了次第、速やかに記録する。
② 事故の種類、患者の状況に応じて、出来る限り経時的に記録を行う。
③ 想像や憶測に基づく記録は行わず、事実を客観的かつ正確に記録する。
(3)医療安全管理者は、アクシデントの内容によっては、現場へ出向き、状況確認と事実経過の記録を確認する。
(4)医師が死体を検案して異状死と判断した場合、病院長は24時間以内に所轄警察署へ届け出る。(医師法第21条による異常死体についての届出の義務)
届出を行うにあたっては、事前に家族に十分説明し、同意を得て行う。
※参考)医師法第21条
「医師は、死体又は妊娠四月以上の死産児を検案して異状があると認めるときは、24時間以内に所轄警察署に届け出なければならない」
5)事故再発防止のための取り組み
(1)医療安全管理者は、事故報告書等に基づき、次の検討を行う。
① 報告等に基づく事故の確認及び、原因分析
② 再発防止のための対策
(2)医療安全管理部会は、事故再発防止のための対策について検討し、職員への周知を図る。
(3)医療事故報告書の保管
医療安全管理者は、報告書記載翌日を起点にして5年間は保管する。
8. 基本指針の周知
基本指針の内容については、全職員に周知徹底する。
9. 患者からの相談への対応
相談窓口対応者は医療安全管理者と密に連携をはかり、医療安全に係る患者およびその家族などの相談に適切に応じる体制を整備する
1) 2007年4月初版
2) 2014年10月31日改訂
3) 2015年11月30日改訂
4) 2024年4月改訂
